DEFINISI
Secara harfiah, anafilaksis berasal dari kata ana yang berarti balik dan phylaxis yang berarti perlindungan. Dalam hal ini respons imun yang seharusnya melindungi (prophylaxis) justru merusak jaringan, dengan kata lain kebalikan dari pada melindungi (anti-phylaxis atau anaphylaxis).
Syok anafilaktik adalah suatu respons hipersensitivitas yang diperantarai oleh Immunoglobulin E
(hipersensitivitas tipe I) yang ditandai dengan curah jantung dan
tekanan arteri yang menurun hebat. Hal ini disebabkan oleh adanya suatu
reaksi antigen-antibodi yang timbul segera setelah suatu antigen yang
sensitif masuk dalam sirkulasi. Syok anafilaktik merupakan salah satu
manifestasi klinis dari anafilaksis yang merupakan syok distributif,
ditandai oleh adanya hipotensi yang nyata akibat vasodilatasi mendadak
pada pembuluh darah dan disertai kolaps pada sirkulasi darah yang dapat
menyebabkan terjadinya kematian. Syok anafilaktik merupakan kasus
kegawatan, tetapi terlalu sempit untuk menggambarkan anafilaksis secara
keseluruhan, karena anafilaksis yang berat dapat terjadi tanpa adanya
hipotensi, seperti pada anafilaksis dengan gejala utama obstruksi
saluran napas.
EPIDEMIOLOGI
Insiden anafilaksis sangat bervariasi, di Amerika
Serikat disebutkan bahwa angka kejadian anafilaksis berat antara 1-3
kasus/10.000 penduduk, paling banyak akibat penggunaan antibiotik
golongan penisilin dengan kematian terbanyak setelah 60 menit penggunaan
obat. Insiden anafilaksis diperkirakan 1-3/10.000 penduduk dengan
mortalitas sebesar 1-3/1 juta penduduk.Sementara di Indonesia, khususnya
di Bali, angka kematian dari kasus anafilaksis dilaporkan 2
kasus/10.000 total pasien anafilaksis pada tahun 2005 dan mengalami
peningkatan prevalensi pada tahun 2006 sebesar 4 kasus/10.000 total
pasien anafilaksis.
Anafilaksis dapat terjadi pada semua ras di dunia.
Beberapa sumber menyebutkan bahwa anafilaksis lebih sering terjadi pada
perempuan, terutama perempuan dewasa muda dengan insiden lebih tinggi
sekitar 35% dan mempunyai risiko kira-kira 20 kali lipat lebih tinggi
dibandingkan laki-laki. Berdasarkan umur, anafilaksis lebih sering pada
anak-anak dan dewasa muda, sedangkan pada orang tua dan bayi anafilaksis
jarang terjadi.
FAKTOR PREDISPOSISI DAN ETIOLOGI
Beberapa faktor yang diduga dapat meningkatkan risiko
anafilaksis adalah sifat alergen, jalur pemberian obat, riwayat atopi,
dan kesinambungan paparan alergen. Golongan alergen yang sering
menimbulkan reaksi anafilaksis adalah makanan, obat-obatan, sengatan
serangga, dan lateks. Udang, kepiting, kerang, ikan kacang-kacangan,
biji-bijian, buah beri, putih telur, dan susu adalah makanan yang
biasanya menyebabkan suatu reaksi anafilaksis. Obat-obatan yang bisa
menyebabkan anafikasis seperti antibiotik khususnya penisilin, obat
anestesi intravena, relaksan otot, aspirin, NSAID, opioid, vitamin B1,
asam folat, dan lain-lain. Media kontras intravena, transfusi darah,
latihan fisik, dan cuaca dingin juga bisa menyebabkan anafilaksis.
PATOFISIOLOGIS
Coomb dan Gell (1963) mengelompokkan anafilaksis dalam hipersensitivitas tipe I (Immediate type reaction).
Mekanisme anafilaksis melalui 2 fase, yaitu fase sensitisasi dan
aktivasi. Fase sensitisasi merupakan waktu yang dibutuhkan untuk
pembentukan Ig E sampai diikatnya oleh reseptor spesifik pada permukaan
mastosit dan basofil. Sedangkan fase aktivasi merupakan waktu selama
terjadinya pemaparan ulang dengan antigen yang sama sampai timbulnya
gejala.
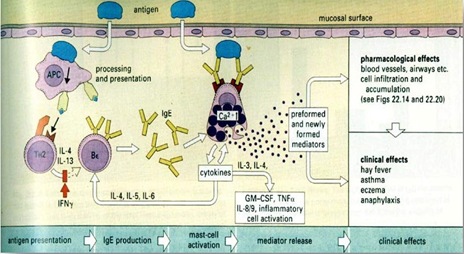
Alergen yang masuk lewat kulit, mukosa, saluran nafas
atau saluran makan di tangkap oleh Makrofag. Makrofag segera
mempresentasikan antigen tersebut kepada Limfosit T, dimana ia akan
mensekresikan sitokin (IL4, IL13) yang menginduksi Limfosit B
berproliferasi menjadi sel Plasma (Plasmosit). Sel plasma memproduksi Ig
E spesifik untuk antigen tersebut kemudian terikat pada reseptor
permukaan sel Mast (Mastosit) dan basofil.
Mastosit dan basofil melepaskan isinya yang berupa
granula yang menimbulkan reaksi pada paparan ulang. Pada kesempatan lain
masuk alergen yang sama ke dalam tubuh. Alergen yang sama tadi akan
diikat oleh Ig E spesifik dan memicu terjadinya reaksi segera yaitu
pelepasan mediator vasoaktif antara lain histamin, serotonin, bradikinin
dan beberapa bahan vasoaktif lain dari granula yang di sebut dengan
istilah preformed mediators.
Ikatan antigen-antibodi merangsang degradasi asam
arakidonat dari membran sel yang akan menghasilkan leukotrien (LT) dan
prostaglandin (PG) yang terjadi beberapa waktu setelah degranulasi yang
disebut newly formed mediators. Fase Efektor adalah waktu
terjadinya respon yang kompleks (anafilaksis) sebagai efek mediator yang
dilepas mastosit atau basofil dengan aktivitas farmakologik pada organ
organ tertentu. Histamin memberikan efek bronkokonstriksi, meningkatkan
permeabilitas kapiler yang nantinya menyebabkan edema, sekresi mucus,
dan vasodilatasi. Serotonin meningkatkan permeabilitas vaskuler dan
Bradikinin menyebabkan kontraksi otot polos. Platelet activating factor
(PAF) berefek bronkospasme dan meningkatkan permeabilitas vaskuler,
agregasi dan aktivasi trombosit. Beberapa faktor kemotaktik menarik
eosinofil dan neutrofil. Prostaglandin leukotrien yang dihasilkan
menyebabkan bronkokonstriksi.
Vasodilatasi pembuluh darah yang terjadi mendadak
menyebabkan terjadinya fenomena maldistribusi dari volume dan aliran
darah. Hal ini menyebabkan penurunan aliran darah balik sehingga curah
jantung menurun yang diikuti dengan penurunan tekanan darah. Kemudian
terjadi penurunan tekanan perfusi yang berlanjut pada hipoksia ataupun
anoksia jaringan yang berimplikasi pada keaadan syok yang membahayakan
penderita.
Gambar 2.1. Patofisiologi Reaksi Anfilaksis
Gambar 2.2. Patofisiologi Syok Anafilaksis
MANIFESTASI KLINIS
Manifestasi klinis anafilaksis sangat bervariasi.
Secara klinik terdapat 3 tipe dari reaksi anafilaktik, yaitu reaksi
cepat yang terjadi beberapa menit sampai 1 jam setelah terpapar dengan
alergen; reaksi moderat terjadi antara 1 sampai 24 jam setelah terpapar
dengan alergen; serta reaksi lambat terjadi lebih dari 24 jam setelah
terpapar dengan alergen.
Gejala dapat dimulai dengan gejala prodormal baru
menjadi berat, tetapi kadang-kadang langsung berat. Berdasarkan derajat
keluhan, anafilaksis juga dibagi dalam derajat ringan, sedang, dan
berat. Derajat ringan sering dengan keluhan kesemutan perifer, sensasi
hangat, rasa sesak dimulut, dan tenggorok. Dapat juga terjadi kongesti
hidung, pembengkakan periorbital, pruritus, bersin-bersin, dan mata
berair. Awitan gejala-gejala dimulai dalam 2 jam pertama setelah
pemajanan. Derajat sedang dapat mencakup semua gejala-gejala ringan
ditambah bronkospasme dan edema jalan nafas atau laring dengan dispnea,
batuk dan mengi. Wajah kemerahan, hangat, ansietas, dan gatal-gatal juga
sering terjadi. Awitan gejala-gejala sama dengan reaksi ringan. Derajat
berat mempunyai awitan yang sangat mendadak dengan tanda-tanda dan
gejala-gejala yang sama seperti yang telah disebutkan diatas disertai
kemajuan yang pesat kearah bronkospame, edema laring, dispnea berat, dan
sianosis. Bisa diiringi gejala disfagia, keram pada abdomen, muntah,
diare, dan kejang-kejang. Henti jantung dan koma jarang terjadi.
Kematian dapat disebabkan oleh gagal napas, aritmia ventrikel atau
renjatan yang irreversible.
Gejala dapat terjadi segera setelah terpapar dengan
antigen dan dapat terjadi pada satu atau lebih organ target, antara lain
kardiovaskuler, respirasi, gastrointestinal, kulit, mata, susunan
saaraf pusat dan sistem saluran kencing, dan sistem yang lain. Keluhan
yang sering dijumpai pada fase permulaan ialah rasa takut, perih dalam
mulut, gatal pada mata dan kulit, panas dan kesemutan pada tungkai,
sesak, serak, mual, pusing, lemas dan sakit perut.
Pada mata terdapat hiperemi konjungtiva, edema, sekret mata yang berlebihan. Pada rhinitis alergi dapat dijumpai allergic shiners, yaitu
daerah di bawah palpebra inferior yang menjadi gelap dan bengkak.
Pemeriksaan hidung bagian luar di bidang alergi ada beberapa tanda,
misalnya: allergic salute, yaitu pasien dengan menggunakan
telapak tangan menggosok ujung hidungnya ke arah atas untuk
menghilangkan rasa gatal dan melonggarkan sumbatan; allergic crease, garis melintang akibat lipatan kulit ujung hidung; kemudian allergic facies, terdiri dari pernapasan mulut, allergic shiners,
dan kelainan gigi geligi. Bagian dalam hidung diperiksa untuk menilai
warna mukosa, jumlah, dan bentuk sekret, edema, polip hidung, dan
deviasi septum. Pada kulit terdapat eritema, edema, gatal, urtikaria,
kulit terasa hangat atau dingin, lembab/basah, dan diaphoresis.
Pada sistem respirasi terjadi hiperventilasi, aliran
darah paru menurun, penurunan saturasi oksigen, peningkatan tekanan
pulmonal, gagal nafas, dan penurunan volume tidal. Saluran nafas atas
bisa mengalami gangguan jika lidah atau orofaring terlibat sehingga
terjadi stridor. Suara bisa serak bahkan tidak ada suara sama
sekali jika edema terus memburuk. Obstruksi saluran napas yang komplit
adalah penyebab kematian paling sering pada anafilaksis. Bunyi napas
mengi terjadi apabila saluran napas bawah terganggu karena bronkospasme
atau edema mukosa. Selain itu juga terjadi batuk-batuk, hidung
tersumbat, serta bersin-bersin.
Keadaan bingung dan gelisah diikuti pula oleh
penurunan kesadaran sampai terjadi koma merupakan gangguan pada susunan
saraf pusat. Pada sistem kardiovaskular terjadi hipotensi, takikardia,
pucat, keringat dingin, tanda-tanda iskemia otot jantung (angina),
kebocoran endotel yang menyebabkan terjadinya edema, disertai pula
dengan aritmia. Sementara pada ginjal, terjadi hipoperfusi ginjal yang
mengakibatkan penurunan pengeluaran urine (oligouri atau anuri) akibat
penurunan GFR, yang pada akhirnya mengakibatkan terjadinya gagal ginjal
akut. Selain itu terjadi peningkatan BUN dan kreatinin disertai dengan
perubahan kandungan elektrolit pada urine.
Hipoperfusi pada sistem hepatobilier mengakibatkan
terjadinya nekrosis sel sentral, peningkatan kadar enzim hati, dan
koagulopati. Gejala yang timbul pada sistem gastrointestinal merupakan
akibat dari edema intestinal akut dan spasme otot polos, berupa nyeri
abdomen, mual-muntah atau diare. Kadang kadang dijumpai perdarahan
rektal yang terjadi akibat iskemia atau infark usus.
Depresi sumsum tulang yang menyebabkan terjadinya
koagulopati, gangguan fungsi trombosit, dan DIC dapat terjadi pada
sistem hematologi. Sementara gangguan pada sistem neuroendokrin dan
metabolik, terjadi supresi kelenjar adrenal, resistensi insulin,
disfungsi tiroid, dan perubahan status mental. Pada keadaan syok terjadi
perubahan metabolisme dari aerob menjadi anaerob sehingga terjadi
peningkatan asam laktat dan piruvat. Secara histologis terjadi keretakan
antar sel, sel membengkak, disfungsi mitokondria, serta kebocoran sel.
PEMERIKSAAN PENUNJANG
Pemeriksaan laboratorium diperlukan karena sangat
membantu menentukan diagnosis, memantau keadaan awal, dan beberapa
pemeriksaan digunakan untuk memonitor hasil pengbatan serta mendeteksi
komplikasi lanjut. Hitung eosinofil darah tepi dapat normal atau
meningkat, demikian halnya dengan IgE total sering kali menunjukkan
nilai normal. Pemeriksaan ini berguna untuk prediksi kemungkinan alergi
pada bayi atau anak kecil dari suatu keluarga dengan derajat alergi yang
tinggi. Pemeriksaan lain yang lebih bermakna yaitu IgE spesifik dengan RAST (radio-immunosorbent test) atau ELISA (Enzym Linked Immunosorbent Assay test), namun memerlukan biaya yang mahal.
Pemeriksaan secara invivo dengan uji kulit untuk mencari alergen penyebab yaitu dengan uji cukit (prick test), uji gores (scratch test), dan uji intrakutan atau intradermal yang tunggal atau berseri (skin end-point titration/SET).
Uji cukit paling sesuai karena mudah dilakukan dan dapat ditoleransi
oleh sebagian penderita termasuk anak, meskipun uji intradermal (SET)
akan lebih ideal. Pemeriksaan lain sperti analisa gas darah, elektrolit,
dan gula darah, tes fungsi hati, tes fungsi ginjal, feses lengkap,
elektrokardiografi, rontgen thorak, dan lain-lain.
DIAGNOSIS
Pada pasien dengan reaksi anafilaksis biasanya
dijumpai keluhan 2 organ atau lebih setelah terpapar dengan alergen
tertentu. Untuk membantu menegakkan diagnosis maka American Academy of Allergy, Asthma and Immunology telah membuat suatu kriteria.
Kriteria pertama adalah onset akut dari suatu
penyakit (beberapa menit hingga beberapa jam) dengan terlibatnya kulit,
jaringan mukosa atau kedua-duanya (misalnya bintik-bintik kemerahan pada
seluruh tubuh, pruritus, kemerahan, pembengkakan bibir, lidah, uvula),
dan salah satu dari respiratory compromise (misalnya sesak nafas, bronkospasme, stridor, wheezing,
penurunan PEF, hipoksemia) dan penurunan tekanan darah atau gejala yang
berkaitan dengan disfungsi organ sasaran (misalnya hipotonia, sinkop,
inkontinensia).
Kriteria kedua, dua atau lebih gejala berikut yang
terjadi secara mendadak setelah terpapar alergen yang spesifik pada
pasien tersebut (beberapa menit hingga beberapa jam), yaitu keterlibatan
jaringan mukosa kulit (misalnya bintik-bintik kemerahan pada seluruh
tubuh, pruritus, kemerahan, pembengkakan bibir-lidah-uvula); Respiratory compromise (misalnya sesak nafas, bronkospasme, stridor, wheezing,
penurunan PEF, hipoksemia); penurunan tekanan darah atau gejala yang
berkaitan (misalnya hipotonia, sinkop, inkontinensia); dan gejala
gastrointestinal yang persisten (misalnya nyeri abdominal, kram,
muntah).
Kriteria ketiga yaitu terjadi penurunan tekanan darah
setelah terpapar pada alergen yang diketahui beberapa menit hingga
beberapa jam (syok anafilaktik). Pada bayi dan anak-anak, tekanan darah
sistolik yang rendah (spesifik umur) atau penurunan darah sistolik lebih
dari 30%. Sementara pada orang dewasa, tekanan darah sistolik kurang
dari 90 mmHg atau penurunan darah sistolik lebih dari 30% dari tekanan
darah awal.
DIAGNOSA BANDING
Beberapa keadaan dapat menyerupai reaksi anafilaktik.
Gambaran klinis yang tidak spesifik dari anafilaksis mengakibatkan
reaksi tersebut sulit dibedakan dengan penyakit lainnya yang memiliki
gejala yang sama. Hal ini terjadi karena anafilaksis mempengaruhi
seluruh sistem organ pada tubuh manusia sebagai akibat pelepasan
berbagai macam mediator dari sel mast dan basofil, dimana masing-masing
mediator tersebut memiliki afinitas yang berbeda pada setiap reseptor
pada sistem organ. Beberapa kondisi yang menyerupai reaksi anafilaksis
dan syok anafilaktik adalah reaksi vasovagal, infark miokard akut,
reaksi hipoglikemik, reaksi histeris, Carsinoid syndrome, Chinese restaurant syndrome, asma bronkiale, dan rhinitis alergika.
Reaksi vasovagal, sering dijumpai setelah pasien
mandapat suntikan. Pasien tampak pingsan, pucat dan berkeringat. Tetapi
dibandingkan dengan reaksi anafilaktik, pada reaksi vasovagal nadinya
lambat dan tidak terjadi sianosis. Meskipun tekanan darahnya turun
tetapi masih mudah diukur dan biasanya tidak terlalu rendah seperti
anafilaktik.Sementara infark miokard akut, gejala yang menonjol adalah
nyeri dada, dengan atau tanpa penjalaran. Gejala tersebut sering diikuti
rasa sesak tetapi tidak tampak tanda-tanda obstruksi saluran napas.
Sedangkan pada anafilaktik tidak ada nyeri dada.
Reaksi hipoglikemik, disebabkan oleh pemakaian obat
antidiabetes atau sebab lain. Pasien tampak lemah, pucat, berkeringat,
sampai tidak sadar. Tekanan darah kadang-kadang menurun tetapi tidak
dijumpai tanda-tanda obstruksi saluran napas. Sedangkan pada reaksi
anafilaktik ditemui obstruksi saluran napas. Sedangkan pada reaksi
histeris, tidak dijumpai adanya tanda-tanda gagal napas, hipotensi, atau
sianosis. Pasien kadang-kadang pingsan meskipun hanya sementara.
Sedangkan tanda-tanda diatas dijumpai pada reaksi anafilaksis.
Carsinoid syndrome, dijumpai gejala-gejala seperti muka kemerahan, nyeri kepala, diare, serangan sesak napas seperti asma. Chinese restaurant syndrome, dapat
dijumpai beberapa keadaan seperti mual, pusing, dan muntah pada
beberapa menit setelah mengkonsumsi MSG lebih dari 1gr, bila penggunaan
lebih dari 5 gr bisa menyebabkan asma. Namun tekanan darah, kecepatan
denyut nadi, dan pernapasan tidak berbeda nyata dengan mereka yang
diberi makanan tanpa MSG.
Asma bronkiale, gejala-gejalanya dapat berupa sesak napas, batuk berdahak, dan suara napas mengi (wheezing).
Dan biasanya timbul karena faktor pencetus seperti debu, aktivitas
fisik, dan makanan, dan lebih sering terjadi pada pagi hari. Rhinitis
alergika, penyakit ini menyebabkan gejala seperti pilek, bersin, buntu
hidung, gatal hidung yang hilang-timbul, mata berair yang disebabkan
karena faktor pencetus seperti debu, terutama di udara dingin.
PENATALAKSANAAN
Tindakan
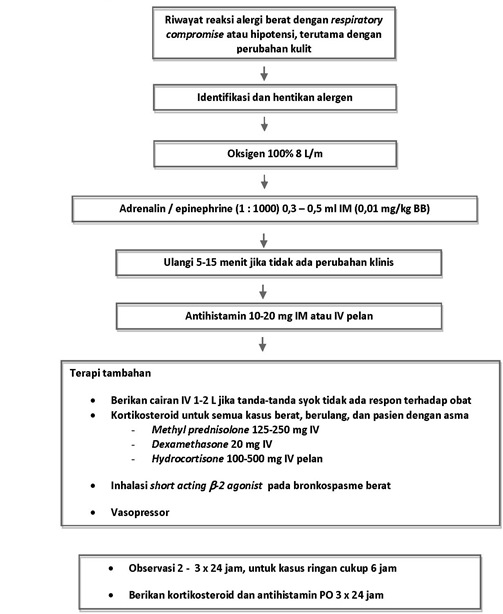
Kalau terjadi komplikasi syok anafilaktik setelah
kemasukan alergen baik peroral maupun parenteral, maka tindakan pertama
yang paling penting dilakukan adalah mengidentifikasi dan menghentikan kontak dengan alergen yang diduga menyebabkan reaksi anafilaksis. Segera
baringkan penderita pada alas yang keras. Kaki diangkat lebih tinggi
dari kepala untuk meningkatkan aliran darah balik vena, dalam usaha
memperbaiki curah jantung dan menaikkan tekanan darah.
Tindakan selanjutnya adalah penilaian airway, breathing, dan circulation dari tahapan resusitasi jantung paru untuk memberikan kebutuhan bantuan hidup dasar. Airway,
penilaian jalan napas. Jalan napas harus dijaga tetap bebas agar tidak
ada sumbatan sama sekali. Untuk penderita yang tidak sadar, posisi
kepala dan leher diatur agar lidah tidak jatuh ke belakang menutupi
jalan napas, yaitu dengan melakukan triple airway manuver yaitu
ekstensi kepala, tarik mandibula ke depan, dan buka mulut. Penderita
dengan sumbatan jalan napas total, harus segera ditolong dengan lebih
aktif, melalui intubasi endotrakea, krikotirotomi, atau trakeotomi. Breathing support,
segera memberikan bantuan napas buatan bila tidak ada tanda-tanda
bernapas spontan, baik melalui mulut ke mulut atau mulut ke hidung. Pada
syok anafilaktik yang disertai udem laring, dapat mengakibatkan
terjadinya obstruksi jalan napas total atau parsial. Penderita yang
mengalami sumbatan jalan napas parsial, selain ditolong dengan
obat-obatan, juga harus diberikan bantuan napas dan oksigen 5-10 liter
/menit. Circulation support, yaitu bila tidak teraba nadi pada arteri besar (a. karotis atau a. femoralis), segera lakukan kompresi jantung luar.
Obat-obatan
Sampai sekarang adrenalin masih merupakan obat
pilihan pertama untuk mengobati syok anafilaksis. Obat ini berpengaruh
untuk meningkatkan tekanan darah, menyempitkan pembuluh darah,
melebarkan bronkus, dan meningkatkan aktivitas otot jantung. Adrenalin
bekerja sebagai penghambat pelepasan histamin dan mediator lain yang
poten. Mekanisme kerja adrenalin adalah meningkatkan
cAMP dalam sel mast dan basofil sehingga menghambat terjadinya
degranulasi serta pelepasan histamine dan mediator lainnya. Selain itu
adrenalin mempunyai kemampuan memperbaiki kontraktilitas otot jantung,
tonus pembuluh darah perifer dan otot polos bronkus. Adrenalin selalu
akan dapat menimbulkan vasokonstriksi pembuluh darah arteri dan memicu
denyut dan kontraksi jantung sehingga menimbulkan tekanan darah naik
seketika dan berakhir dalam waktu pendek.
Pemberian adrenalin secara intramuskuler pada lengan
atas, paha, ataupun sekitar lesi pada sengatan serangga merupakan
pilihan pertama pada penatalaksanaan syok anafilaktik. Adrenalin
memiliki onset yang cepat setelah pemberian intramuskuler. Pada pasien
dalam keadaan syok, absorbsi intramuskuler lebih cepat dan lebih baik
dari pada pemberian subkutan. Berikan 0,5 ml larutan 1 :1000 (0,3-0,5
mg) untuk orang dewasa dan 0,01 ml/kg BB untuk anak. Dosis diatas dapat
diulang beberapa kali tiap 5-15 menit, sampai tekanan darah dan nadi
menunjukkan perbaikan.
Tabel 2.1. Dosis Adrenalin Intramuskular untuk Anak-anak
Adrenalin sebaiknya tidak diberikan secara intravena
kecuali pada keadaan tertentu saja misalnya pada saat syok (mengancam
nyawa) ataupun selama anestesia. Pada saat pasien tampak sangat
kesakitan serta kemampuan sirkulasi dan absorbsi injeksi intramuskuler
yang benar-benar diragukan, adrenalin mungkin diberikan dalam injeksi
intravena lambat dengan dosis 500 mcg (5 ml dari pengenceran injeksi
adrenalin 1:10000) diberikan dengan kecepatan 100 mcg/menit dan
dihentikan jika respon dapat dipertahankan. Pada anak-anak dapat diberi
dosis 10 mcg/kg BB (0,1 ml/kg BB dari pengenceran injeksi adrenalin
1:10000) dengan injeksi intravena lambat selama beberapa menit. Beberapa
penulis menganjurkan pemberian infus kontinyu adrenalin 2-4 ug/menit.
Individu yang mempunyai resiko tinggi untuk mengalami syok anafilaksis
perlu membawa adrenalin setiap waktu dan selanjutnya perlu diajarkan
cara penyuntikkan yang benar. Pada kemasan perlu diberi label, pada
kasus kolaps yang cepat orang lain dapat memberikan adrenalin tersebut.
(Pamela, adrenalin, draholik)
Pengobatan tambahan dapat diberikan pada penderita
anafilaksis, obat-obat yang sering dimanfaatkan adalah antihistamin,
kortikosteroid, dan bronkodilator. Pemberian antihistamin berguna untuk
menghambat proses vasodilatasi dan peningkatan peningkatan permeabilitas
vaskular yang diakibatkan oleh pelepasan mediator dengan cara
menghambat pada tempat reseptor-mediator tetapi bukan bukan merupakan
obat pengganti adrenalin. Tergantung beratnya penyakit, antihistamin
dapat diberikan oral atau parenteral. Pada keadaan anafilaksis berat
antihistamin dapat diberikan intravena. Untuk AH2 seperti
simetidin (300 mg) atau ranitidin (150 mg) harus diencerkan dengan 20 ml
NaCl 0,9% dan diberikan dalam waktu 5 menit. Bila penderita mendapatkan
terapi teofilin pemakaian simetidin harus dihindari sebagai gantinya
dipakai ranitidin. Anti histamin yang juga dapat diberikan adalah
dipenhidramin intravena 50 mg secara pelan-pelan (5-10 menit), diulang
tiap 6 jam selama 48 jam.
Kortikosteroid digunakan untuk menurunkan respon
keradangan, kortikosteroid tidak banyak membantu pada tata laksana akut
anafilaksis dan hanya digunakan pada reaksi sedang hingga berat untuk
memperpendek episode anafilaksis atau mencegah anafilaksis berulang.
Glukokortikoid intravena baru diharapkan menjadi efektif setelah 4-6 jam
pemberian. Metilprednisolon 125 mg intravena dpt diberikan tiap 4-6 jam
sampai kondisi pasien stabil (yang biasanya tercapai setelah 12 jam),
atau hidrokortison intravena 7-10 mg/Kg BB, dilanjutkan dengan 5 mg/kgBB
setiap 6 jam, atau deksametason 2-6 mg/kg BB.
Apabila terjadi bronkospasme yang menetap diberikan
aminofilin intravena 4-7 mg/Kg BB selama 10-20 menit, dapat diikuti
dengan infus 0,6 mg/Kg BB/jam, atau aminofilin 5-6 mg/Kg BB yang
diencerkan dalam 20 cc dextrosa 5% atau NaCl 0,9% dan diberikan
perlahan-lahan sekitar 15 menit. Pilihan yang lain adalah bronkodilator
aerosol (terbutalin, salbutamol). Larutan salbutamol atau agonis β2 yang
lain sebanyak 0,25 cc-0,5 cc dalam 2-4 ml NaCl 0,99% diberikan melalui
nebulisasi.
Apabila tekanan darah tidak naik dengan pemberian
cairan, dapat diberikan vasopresor melalui cairan infus intravena.
Larutan 1 ml epineprin 1:1000 dalam 250 ml dextrosa (konsentrasi 4
mg/ml) diberikan dengan infus 1-4 mg/menit atau 15-60 mikrodrip/menit
(dengan infus mikrodrip), bila diperlukan dosis dapat dinaikan sampai
dosis maksimum 10 mg/ml, atau aramin 2-5 mg bolus IV pelan-pelan, atau
levarterenol bitartrat 4-8 mg/liter dengan dekstrosa 5% dengan kecepatan
2ml/menit, atau Dopamin 0,3-1,2 mg/Kg BB/jam secara infus dengan
dextrosa 5%.
Terapi Cairan
Bila tekanan darah tetap rendah, diperlukan
pemasangan jalur intravena untuk koreksi hipovolemia akibat kehilangan
cairan ke ruang ekstravaskular sebagai tujuan utama dalam mengatasi syok
anafilaktik. Pemberian cairan akan meningkatkan tekanan darah dan curah
jantung serta mengatasi asidosis laktat. Pemilihan jenis cairan antara
larutan kristaloid dan koloid tetap merupakan mengingat terjadinya
peningkatan permeabilitas atau kebocoran kapiler. Pada dasarnya, bila
memberikan larutan kristaloid, maka diperlukan jumlah 3-4 kali dari
perkiraan kekurangan volume plasma. Biasanya, pada syok anafilaktik
berat diperkirakan terdapat kehilangan cairan 20-40% dari volume plasma.
Sedangkan bila diberikan larutan koloid, dapat diberikan dengan jumlah
yang sama dengan perkiraan kehilangan volume plasma.
Perlu diperhatikan bahwa larutan koloid plasma
protein atau dextran juga bisa melepaskan histamin. Cairan intravena
seperti larutan isotonik kristaloid merupakan pilihan pertama dalam
melakukan resusitasi cairan untuk mengembalikan volume intravaskuler,
volume interstitial, dan intra sel. Cairan plasma atau pengganti plasma
berguna untuk meningkatkan tekanan onkotik intravaskuler.
Observasi
Dalam keadaan gawat, sangat tidak bijaksana bila
penderita syok anafilaktik dikirim ke rumah sakit, karena dapat
meninggal dalam perjalanan. Kalau terpaksa dilakukan, maka penanganan
penderita di tempat kejadian harus seoptimal mungkin sesuai dengan
fasilitas yang tersedia dan transportasi penderita harus dikawal oleh
dokter. Posisi waktu dibawa harus tetap dalam posisi telentang dengan
kaki lebih tinggi dari jantung. Kalau syok sudah teratasi, penderita
jangan cepat-cepat dipulangkan, tetapi harus diobservasi dulu selama
selama 24 jam, 6 jam berturut-turut tiap 2 jam sampai keadaan fungsi
membaik. Hal-hal yang perlu diobservasi adalah keluhan, klinis (keadaan
umum, kesadaran, vital sign, dan produksi urine), analisa gas darah, elektrokardiografi, dan komplikasi karena edema laring, gagal nafas, syok dan cardiac arrest.
Kerusakan otak permanen karena syok dan gangguan cardiovaskuler.
Urtikaria dan angoioedema menetap sampai beberapa bulan, infark miokard,
aborsi, dan gagal ginjal juga pernah dilaporkan. Penderita yang telah
mendapat adrenalin lebih dari 2-3 kali suntikan, harus dirawat di rumah
sakit.2,9,12
Gambar 2.3. Algoritma Penatalaksanaan Reaksi Anafilaksis
Pencegahan
Pencegahan merupakan langkah terpenting dalam
penetalaksanaan syok anafilaktik terutama yang disebabkan oleh
obat-obatan. Melakukan anamnesis riwayat alergi penderita dengan cermat
akan sangat membantu menentukan etiologi dan faktor risiko anafilaksis.
Individu yang mempunyai riwayat penyakit asma dan orang yang mempunyai
riwayat alergi terhadap banyak obat, mempunyai resiko lebih tinggi
terhadap kemungkinan terjadinya syok anafilaktik.
Melakukan skin test bila perlu juga penting,
namun perlu diperhatian bahwa tes kulit negatif pada umumnya penderita
dapat mentoleransi pemberian obat-obat tersebut, tetapi tidak berarti
pasti penderita tidak akan mengalami reaksi anafilaksis. Orang dengan
tes kulit negatif dan mempunyai riwayat alergi positif mempunyai
kemungkinan reaksi sebesar 1-3% dibandingkan dengan kemungkinan
terjadinya reaksi 60%, bila tes kulit positif.
Dalam pemberian obat juga harus berhati-hati,
encerkan obat bila pemberian dengan jalur subkutan, intradermal,
intramuskular, ataupun intravena dan observasi selama pemberian.
Pemberian obat harus benar-benar atas indikasi yang kuat dan tepat.
Hindari obat-obat yang sering menyebabkan syok anafilaktik. Catat obat
penderita pada status yang menyebabkan alergi. Jelaskan kepada penderita
supaya menghindari makanan atau obat yang menyebabkan alergi. Hal yang
paling utama adalah harus selalu tersedia obat penawar untuk
mengantisipasi reaksi anfilaksis serta adanya alat-alat bantu resusitasi
kegawatan. Desensitisasi alergen spesifik adalah pencegahan untuk
kebutuhan jangka panjang.
Prognosis
Penanganan yang cepat, tepat, dan sesuai dengan
kaedah kegawatdaruratan, reaksi anafilaksis jarang menyebabkan kematian.
Namun reaksi anafilaksis tersebut dapat kambuh kembali akibat paparan
antigen spesifik yang sama. Maka dari itu perlu dilakukan observasi
setelah terjadinya serangan anafilaksis untuk mengantisipasi kerusakan
sistem organ yang lebih luas lagi.
Terdapat beberapa faktor yang mempengaruhi prognosis
dari reaksi anafilaksis yang akan menentukan tingkat keparahan dari
reaksi tersebut, yaitu umur, tipe alergen, atopi, penyakit
kardiovaskular, penyakit paru obstruktif kronis, asma, keseimbangan asam basa dan elektrolit, obat-obatan yang dikonsumsi seperti β-blocker dan ACE Inhibitor, serta interval waktu dari mulai terpajan oleh alergen sampai penanganan reaksi anafilaksis dengan injeksi adrenalin.
KESIMPULAN
Syok anafilaktik adalah suatu respons
hipersensitivitas yang diperantarai oleh Ig E yang ditandai dengan curah
jantung dan tekanan arteri yang menurun hebat. Syok anafilaktik memang
jarang dijumpai, tetapi mempunyai angka mortalitas yang sangat tinggi.
Beberapa golongan alergen yang sering menimbulkan
reaksi anafilaksis, yaitu makanan, obat-obatan, dan bisa atau racun
serangga. Faktor yang diduga dapat meningkatkan risiko terjadinya
anafilaksis, yaitu sifat alergen, jalur pemberian obat, riwayat atopi,
dan kesinambungan paparan alergen. Anafilaksis dikelompokkan dalam
hipersensitivitas tipe I, terdiri dari fase sensitisasi dan aktivasi
yang berujung pada vasodilatasi pembuluh darah yang mendadak, keaadaan
ini disebut syok anafilaktik.
Manifestasi klinis anafilaksis sangat bervariasi.
Gejala dapat dimulai dengan gejala prodormal kemudian menjadi berat,
tetapi kadang-kadang langsung berat yang dapat terjadi pada satu atau
lebih organ target. Pemeriksaan laboratorium diperlukan dan sangat
membantu menentukan diagnosis, memantau keadaan awal, dan beberapa
pemeriksaan digunakan untuk memonitor hasil pengobatan dan mendeteksi
komplikasi lanjut. Anamnesis, pemeriksaan fisik, dan penunjang yang baik akan membantu seorang dokter dalam mendiagnosis suatu syok anafilaktik.
Penatalaksanaan syok anfilaktik harus cepat dan tepat
mulai dari hentikan allergen yang menyebabkan reaksi anafilaksis;
baringkan penderita dengan kaki diangkat lebih tinggi dari kepala;
penilaian A, B, C dari tahapan resusitasi jantung paru; pemberian
adrenalin dan obat-obat yang lain sesuai dosis; monitoring keadaan
hemodinamik penderita bila perlu berikan terapi cairan secara intravena,
observasi keadaan penderita bila perlu rujuk ke rumah sakit.
Pencegahan merupakan langkah terpenting dalam
penatalaksanaan syok anafilaktik terutama yang disebabkan oleh
obat-obatan. Apabila ditangani secara cepat dan tepat sesuai dengan
kaidah kegawat daruratan, reaksi anafilaksis jarang menyebabkan
kematian.
Judul: SYOK ANAFILAKTIK
Rating: 100% based on 99998 ratings. 5 user reviews.
Ditulis Oleh 10/12/2012 05:17:00 PM
Rating: 100% based on 99998 ratings. 5 user reviews.
Ditulis Oleh 10/12/2012 05:17:00 PM




0 comments:
Post a Comment
berkomtarlah dengan sopan, baik dan benar
thank's